Diabetes: tipos, tratamentos mais eficazes e novidades revolucionárias de 2025
A diabetes é uma das doenças mais prevalentes no mundo, afetando mais de 537 milhões de adultos globalmente. No Brasil, estima-se que existam cerca de 16,8 milhões de pessoas vivendo com a condição. Mas aqui está a boa notícia: nunca houve tantas opções de tratamento disponíveis quanto agora.
Nos últimos anos, especialmente em 2024 e 2025, testemunhamos avanços impressionantes no tratamento da diabetes. Desde medicamentos revolucionários que agem como “dois em um” até tecnologias que transformam o monitoramento da glicemia, a ciência está mudando a vida de milhões de pessoas.
Neste artigo completo, você vai entender os diferentes tipos de diabetes, descobrir os tratamentos mais eficazes disponíveis hoje e conhecer as novidades mais recentes que estão redefinindo o cuidado com a doença. Vamos lá!
O Que É Diabetes? Entendendo o Básico
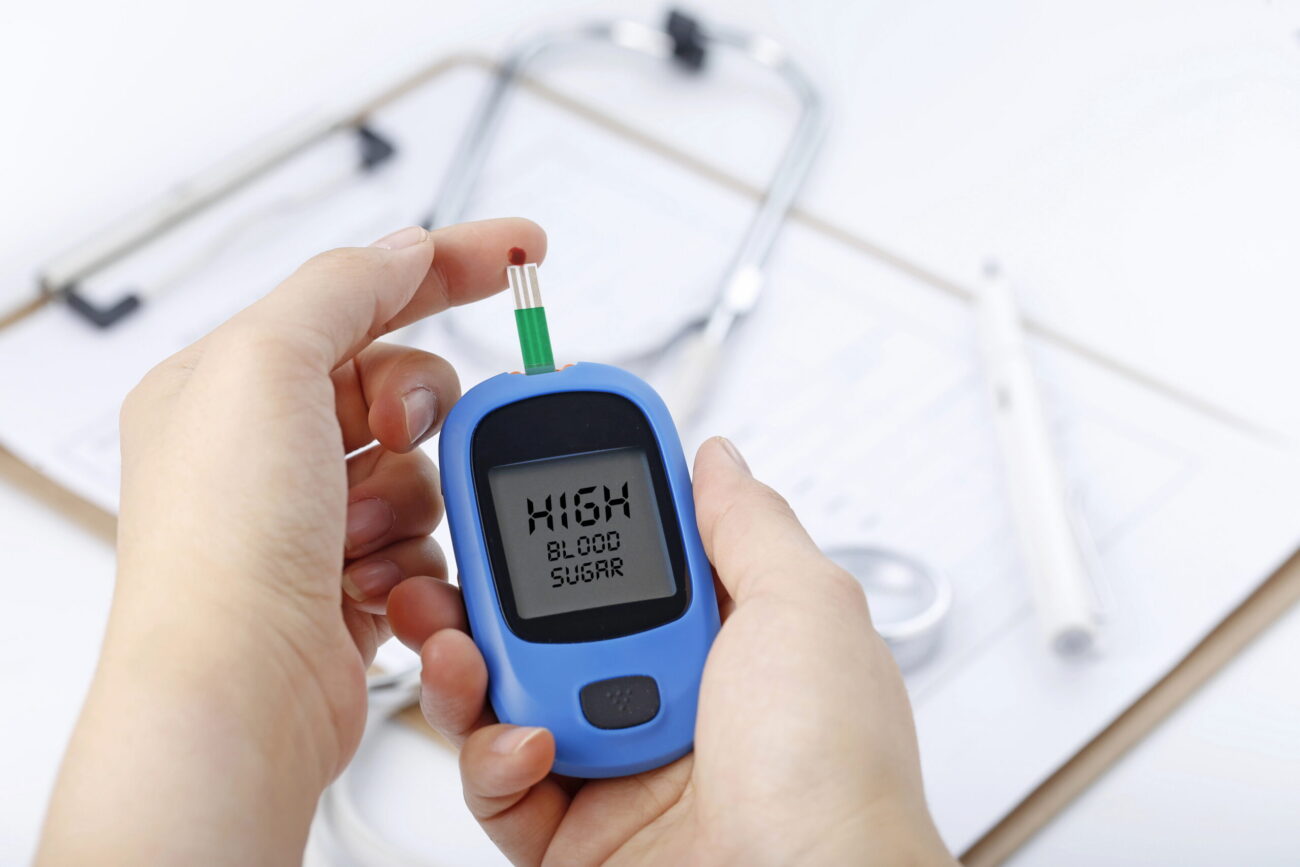
Diabetes é uma doença crônica caracterizada por níveis elevados de glicose (açúcar) no sangue. Isso acontece quando o corpo não produz insulina suficiente ou não consegue usar adequadamente a insulina que produz.
A insulina é um hormônio produzido pelo pâncreas que funciona como uma “chave” que permite que a glicose entre nas células para ser usada como energia. Sem insulina adequada, a glicose fica acumulada no sangue, causando hiperglicemia e, com o tempo, danos graves a diversos órgãos.
Mas nem toda diabetes é igual. Existem diferentes tipos, cada um com suas causas, características e abordagens de tratamento específicas.
Os Principais Tipos de Diabetes
Diabetes Tipo 1: Quando o Corpo Para de Produzir Insulina
A diabetes tipo 1 é uma doença autoimune em que o próprio sistema imunológico ataca e destrói as células beta do pâncreas, responsáveis pela produção de insulina. Sem essas células, o corpo não consegue produzir insulina.
Características principais:
- Geralmente diagnosticada na infância, adolescência ou início da vida adulta
- Representa cerca de 5-10% de todos os casos de diabetes
- Não está relacionada ao estilo de vida ou peso corporal
- Aparece de forma súbita, com sintomas agudos
- Requer uso de insulina para toda a vida
Sintomas comuns:
- Sede excessiva (polidipsia)
- Aumento da frequência urinária (poliúria)
- Fome intensa, mesmo após comer
- Perda de peso inexplicável
- Fadiga extrema
- Visão turva
- Cicatrização lenta de feridas
A causa exata da diabetes tipo 1 ainda não é totalmente compreendida, mas acredita-se que envolve uma combinação de predisposição genética e fatores ambientais (como infecções virais) que desencadeiam a resposta autoimune.
Importante: A diabetes tipo 1 não pode ser prevenida e não tem cura, mas pode ser controlada efetivamente com tratamento adequado.
Diabetes Tipo 2: A Mais Comum e Prevenível
A diabetes tipo 2 é o tipo mais comum, representando cerca de 90-95% de todos os casos. Nela, o corpo ainda produz insulina, mas não consegue usá-la adequadamente (resistência à insulina) ou não produz quantidade suficiente.
Características principais:
- Geralmente diagnosticada em adultos acima dos 40 anos (mas vem aumentando entre jovens)
- Fortemente associada ao estilo de vida: obesidade, sedentarismo, alimentação inadequada
- Desenvolve-se gradualmente ao longo dos anos
- Muitas vezes é silenciosa no início, sem sintomas óbvios
- Pode ser prevenida e, em muitos casos, revertida com mudanças no estilo de vida
Fatores de risco:
- Sobrepeso ou obesidade (especialmente gordura abdominal)
- Histórico familiar de diabetes
- Sedentarismo
- Pressão alta
- Colesterol alto
- Idade acima de 45 anos
- Síndrome dos ovários policísticos
- Diabetes gestacional prévia
Sintomas: Os sintomas são semelhantes aos da tipo 1, mas geralmente aparecem mais gradualmente. Muitas pessoas vivem anos com diabetes tipo 2 sem saber!
Diabetes Gestacional: Temporária, Mas Importante
A diabetes gestacional é uma condição que ocorre durante a gravidez, quando o corpo não consegue produzir insulina suficiente para atender às demandas aumentadas da gestação.
Características principais:
- Aparece geralmente após a 24ª semana de gestação
- Afeta cerca de 7-10% das gestações
- Na maioria dos casos, desaparece após o parto
- Aumenta o risco de desenvolver diabetes tipo 2 futuramente
Por que acontece? Durante a gravidez, hormônios produzidos pela placenta podem bloquear a ação da insulina, levando à resistência insulínica. Se o pâncreas não consegue compensar produzindo mais insulina, os níveis de glicose sobem.
Riscos se não tratada:
- Bebê muito grande (macrossomia), dificultando o parto
- Parto prematuro
- Hipoglicemia no recém-nascido
- Maior risco de obesidade e diabetes tipo 2 no bebê no futuro
- Complicações para a mãe durante a gravidez
Pré-Diabetes: O Alerta Vermelho
A pré-diabetes não é exatamente um “tipo” de diabetes, mas uma condição em que os níveis de glicose estão acima do normal, porém ainda não atingiram os critérios para diagnóstico de diabetes tipo 2.
Valores de referência (segundo diretrizes atualizadas):
- Glicemia de jejum: 100-125 mg/dL
- Hemoglobina glicada (HbA1c): 5,7%-6,4%
- Teste oral de tolerância à glicose (2 horas): 140-199 mg/dL
A pré-diabetes é um sinal de alerta crucial! É uma oportunidade de reverter o quadro e prevenir a progressão para diabetes tipo 2 através de mudanças no estilo de vida.
Tratamentos Mais Eficazes Para Diabetes: O Que Funciona
O tratamento da diabetes mudou radicalmente nos últimos anos. Vamos explorar as abordagens mais eficazes disponíveis hoje.
Tratamento da Diabetes Tipo 1
Insulina: A Base do Tratamento
Para pessoas com diabetes tipo 1, a insulina é essencial e insubstituível. Existem vários tipos:
Insulinas de ação rápida:
- Começam a agir em 15 minutos
- Pico de ação em 1 hora
- Usadas antes das refeições
- Exemplos: lispro, asparte, glulisina
Insulinas de ação intermediária:
- Começam a agir em 2-4 horas
- Duração de 12-18 horas
- Exemplo: NPH
Insulinas de ação prolongada (basal):
- Fornecem cobertura por 24 horas ou mais
- Sem pico pronunciado
- Exemplos: glargina, detemir, degludeca
A maioria das pessoas com diabetes tipo 1 usa um esquema de múltiplas doses diárias (basal + bolus antes das refeições) ou bomba de insulina.
Bomba de Insulina: Tecnologia a Favor do Controle
A bomba de insulina é um pequeno dispositivo que administra insulina continuamente ao longo do dia, imitando a função do pâncreas.
Vantagens:
- Maior flexibilidade alimentar
- Melhor controle glicêmico
- Redução de episódios de hipoglicemia
- Doses mais precisas
Monitoramento Contínuo de Glicose (CGM)
Os sistemas de CGM revolucionaram o manejo da diabetes. Um pequeno sensor inserido sob a pele mede a glicose no líquido intersticial continuamente, enviando os dados para um aplicativo no celular.
Benefícios:
- Elimina ou reduz drasticamente as picadas nos dedos
- Alertas de hipo e hiperglicemia
- Visualização de tendências e padrões
- Decisões de tratamento mais informadas
- Melhora significativa do tempo no alvo glicêmico
Tratamento da Diabetes Tipo 2
O tratamento da diabetes tipo 2 é mais complexo e personalizado, podendo incluir desde mudanças no estilo de vida até medicamentos avançados e, em alguns casos, insulina.
Primeira Linha: Mudanças no Estilo de Vida
Para muitas pessoas, especialmente em estágios iniciais, mudanças no estilo de vida podem ser suficientes para controlar a diabetes:
Alimentação:
- Redução de carboidratos refinados e açúcares
- Aumento de fibras, vegetais e proteínas magras
- Controle de porções
- Refeições regulares
Exercício físico:
- Pelo menos 150 minutos de atividade moderada por semana
- Combinação de exercícios aeróbicos e resistência
- Reduz a resistência à insulina significativamente
Perda de peso:
- Mesmo 5-10% de perda de peso pode melhorar muito o controle glicêmico
- Em alguns casos, pode até reverter a diabetes tipo 2!
Metformina: O Medicamento de Primeira Escolha
A metformina continua sendo o medicamento oral de primeira linha para diabetes tipo 2, usado há décadas com segurança comprovada.
Como funciona:
- Reduz a produção de glicose pelo fígado
- Melhora a sensibilidade à insulina
- Auxilia na perda de peso modesta
Vantagens:
- Eficaz, segura e barata
- Não causa hipoglicemia
- Pode ter efeitos cardiovasculares protetores
- Disponível no SUS
Agonistas do GLP-1: A Revolução no Tratamento
Os agonistas do receptor GLP-1 (glucagon-like peptide-1) são uma das classes de medicamentos mais revolucionárias dos últimos anos.
Como funcionam:
- Estimulam a liberação de insulina quando a glicose está elevada
- Suprimem a liberação de glucagon (hormônio que eleva a glicose)
- Retardam o esvaziamento gástrico (aumenta saciedade)
- Reduzem o apetite no cérebro
Principais medicamentos:
- Liraglutida (Victoza): Injeção diária
- Semaglutida (Ozempic, Rybelsus): Injeção semanal ou comprimido oral
- Dulaglutida (Trulicity): Injeção semanal
Benefícios impressionantes:
- Redução significativa da HbA1c (1,5-2%)
- Perda de peso substancial (5-15% do peso corporal)
- Proteção cardiovascular comprovada
- Redução de mortalidade cardiovascular
- Melhora da função renal
Nota importante: Em agosto de 2025, a Anvisa proibiu a manipulação de semaglutida em farmácias de manipulação no Brasil, mantendo apenas as versões industrializadas aprovadas.
Tirzepatida (Mounjaro): O “Duplo Agonista”
A tirzepatida representa a nova geração de medicamentos para diabetes. É o primeiro agonista dual dos receptores GIP e GLP-1.
Por que isso é revolucionário? Estudos mostram que a tirzepatida é ainda mais eficaz que a semaglutida, tanto para controle glicêmico quanto para perda de peso.
Resultados clínicos:
- Redução da HbA1c de até 2,5%
- Perda de peso de 15-22% do peso corporal
- Superior à semaglutida em comparações diretas
- Excelente perfil de segurança
Inibidores SGLT2: Proteção Renal e Cardíaca
Os inibidores SGLT2 (como dapagliflozina, empagliflozina e canagliflozina) atuam nos rins, aumentando a eliminação de glicose pela urina.
Benefícios além da glicemia:
- Proteção cardiovascular significativa
- Proteção renal (reduz progressão de doença renal)
- Redução de hospitalizações por insuficiência cardíaca
- Modesta perda de peso
- Redução da pressão arterial
Ideal para: Pessoas com diabetes tipo 2 que também têm doença cardíaca, renal ou insuficiência cardíaca.
Terapia Combinada: O Melhor dos Dois Mundos
As diretrizes mais recentes (2025) enfatizam a importância da abordagem centrada no paciente, escolhendo medicamentos não apenas pelo controle glicêmico, mas considerando:
- Proteção cardiovascular
- Proteção renal
- Perda de peso (quando necessário)
- Risco de hipoglicemia
- Custo e acessibilidade
Muitas vezes, a combinação de medicamentos traz melhores resultados que a monoterapia.
Tratamento da Diabetes Gestacional
O tratamento da diabetes gestacional começa sempre com mudanças no estilo de vida:
- Dieta balanceada com controle de carboidratos
- Atividade física regular (conforme liberação médica)
- Monitoramento frequente da glicemia
Se as mudanças de estilo de vida não forem suficientes, pode ser necessário:
- Insulina: Primeira escolha medicamentosa, segura para o bebê
- Metformina: Usada em alguns casos, sob orientação médica
O monitoramento rigoroso durante a gravidez é essencial para garantir a saúde da mãe e do bebê.
Novidades e Avanços de 2024-2025: O Futuro Já Chegou
A ciência não para! Vamos explorar as novidades mais recentes e empolgantes no tratamento da diabetes.
Novas Diretrizes SBD e ADA 2025
A Sociedade Brasileira de Diabetes (SBD) e a American Diabetes Association (ADA) lançaram diretrizes atualizadas em 2025, trazendo importantes mudanças:
Novo Teste Diagnóstico
A SBD incluiu o teste oral de tolerância à glicose de 1 hora no algoritmo diagnóstico, aumentando a detecção precoce de diabetes e pré-diabetes.
Score FINDRISK
Incorporação do FINDRISK (Finnish Diabetes Risk Score) como ferramenta para estratificação de risco de desenvolvimento de diabetes nos próximos 10 anos, baseado em critérios clínicos e antropométricos.
Ênfase em Metas Personalizadas
As novas diretrizes reforçam que as metas de HbA1c devem ser individualizadas, considerando:
- Idade e expectativa de vida
- Duração da diabetes
- Comorbidades
- Risco de hipoglicemia
- Preferências do paciente
Tecnologias de Monitoramento Avançadas
Sistemas CGM de Nova Geração
Os sistemas de monitoramento contínuo de glicose estão cada vez mais precisos, pequenos e acessíveis:
- Sensores de 14-15 dias sem necessidade de calibração
- Integração com smartphones e smartwatches
- Algoritmos de inteligência artificial para predição de tendências
- Alertas preditivos de hipo e hiperglicemia
Sistemas Híbridos de Alça Fechada
Também conhecidos como “pâncreas artificial”, esses sistemas combinam:
- CGM (monitoramento contínuo)
- Bomba de insulina
- Algoritmo inteligente que ajusta automaticamente a dose de insulina
Resultado: Controle glicêmico muito superior com mínima intervenção do usuário!
Medicamentos em Desenvolvimento
Insulinas Ultrarrápidas
Novas formulações de insulina que agem ainda mais rápido que as atuais, permitindo melhor controle das glicemias pós-refeição.
Insulinas Orais
Pesquisadores estão desenvolvendo insulinas que podem ser tomadas por via oral, eliminando a necessidade de injeções. Ainda em fase de testes clínicos, mas com resultados promissores!
Triplos Agonistas
Se os duplos agonistas (como tirzepatida) já são revolucionários, imagine triplos agonistas! Medicamentos que agem em três receptores diferentes estão em desenvolvimento, prometendo controle ainda melhor da glicemia e perda de peso mais significativa.
Ampliação do Acesso no Brasil
Boas notícias para pacientes brasileiros:
No SUS
- Ampliação da oferta de insulinas modernas
- Inclusão de medicamentos como análogos de insulina de ação prolongada
- Protocolo Clínico e Diretrizes Terapêuticas (PCDT) atualizados em 2024
- Projetos de lei facilitando acesso a tratamentos para diabetes tipo 1 (tramitando em 2025)
Nos Planos de Saúde
A ANS (Agência Nacional de Saúde Suplementar) tem ampliado progressivamente a cobertura obrigatória de medicamentos e tecnologias para diabetes, incluindo:
- Análogos de insulina
- Agonistas do GLP-1 (em situações específicas)
- Sistemas de monitoramento contínuo de glicose
Telemedicina e Aplicativos
A pandemia acelerou a adoção da telemedicina, e isso veio para ficar! Hoje existem:
- Consultas virtuais com endocrinologistas
- Aplicativos de gestão de diabetes que integram dados de CGM, alimentação, exercícios e medicamentos
- Programas de educação em diabetes online
- Comunidades de apoio virtual
Essas ferramentas aumentam o engajamento do paciente e melhoram significativamente os resultados do tratamento.
Vivendo Bem Com Diabetes: Dicas Práticas
Além do tratamento médico, algumas estratégias podem fazer toda a diferença na qualidade de vida:
Alimentação Inteligente
Priorize:
- Vegetais não amiláceos (folhas verdes, brócolis, couve-flor)
- Proteínas magras (frango, peixe, ovos, tofu)
- Gorduras saudáveis (abacate, nozes, azeite)
- Grãos integrais em porções controladas
- Frutas com baixo índice glicêmico (frutas vermelhas, maçã)
Evite ou limite:
- Açúcares refinados e doces
- Bebidas açucaradas (refrigerantes, sucos)
- Carboidratos refinados (pão branco, arroz branco)
- Alimentos ultraprocessados
- Bebidas alcoólicas (consumo moderado, se liberado pelo médico)
Exercícios: Seu Aliado Poderoso
A atividade física é um dos tratamentos mais eficazes para diabetes:
- Melhora a sensibilidade à insulina por até 72 horas após o exercício
- Reduz a glicemia imediatamente e a longo prazo
- Ajuda no controle do peso
- Melhora a saúde cardiovascular
- Reduz o estresse e melhora o humor
Dica: Combine exercícios aeróbicos (caminhada, corrida, natação) com exercícios de resistência (musculação, pilates).
Monitoramento Regular
Dependendo do tipo de diabetes e do tratamento:
- Glicemia capilar: Conforme orientação médica
- CGM: Se disponível, fornece dados valiosos
- HbA1c: A cada 3-6 meses
- Exames de acompanhamento: Função renal, colesterol, exame de olhos, exame dos pés
Educação Contínua
Participar de programas de educação em diabetes, seja presencial ou online, melhora drasticamente o controle da doença. Quanto mais você sabe, melhor você cuida!
Suporte Emocional
Viver com diabetes pode ser desafiador emocionalmente. Não hesite em buscar:
- Grupos de apoio
- Acompanhamento psicológico
- Comunidades online
- Suporte de familiares e amigos
Quando Procurar Ajuda Médica Urgente
Procure atendimento médico imediato se você apresentar:
Sinais de hiperglicemia grave:
- Glicemia acima de 300 mg/dL persistente
- Náuseas e vômitos
- Dor abdominal intensa
- Confusão mental
- Respiração rápida e profunda
- Hálito com cheiro de acetona
Sinais de hipoglicemia grave:
- Glicemia abaixo de 54 mg/dL
- Confusão mental severa
- Perda de consciência
- Convulsões
- Incapacidade de comer ou beber
Conclusão: O Futuro da Diabetes É Promissor
A diabetes é, sem dúvida, uma condição desafiadora que requer cuidado contínuo e dedicação. Mas nunca houve momento melhor para ter diabetes do que agora!
Os avanços científicos dos últimos anos — desde medicamentos revolucionários como os agonistas do GLP-1 e a tirzepatida, até tecnologias como CGM e sistemas de alça fechada — estão transformando radicalmente a vida das pessoas com diabetes.
As diretrizes atualizadas de 2025 enfatizam uma abordagem mais personalizada e holística, considerando não apenas o controle glicêmico, mas a saúde cardiovascular, renal, emocional e a qualidade de vida como um todo.
Se você tem diabetes ou pré-diabetes, saiba que você não está sozinho nessa jornada. Com o tratamento adequado, acompanhamento médico regular, mudanças no estilo de vida e as novas tecnologias disponíveis, é totalmente possível viver uma vida longa, saudável e plena.
O primeiro passo é sempre o conhecimento. Entenda sua condição, converse abertamente com sua equipe médica, explore as opções de tratamento disponíveis e, principalmente, não desista. A ciência está do seu lado!
Quer se manter atualizado sobre diabetes e saúde? Continue acompanhando nossos conteúdos para ter acesso às informações mais recentes, dicas práticas e novidades sobre tratamentos. Sua saúde merece o melhor!
Se este artigo foi útil para você, compartilhe com alguém que também pode se beneficiar. Juntos, podemos ajudar mais pessoas a viverem melhor com diabetes!








Publicar comentário